近期著名港星去世的消息讓大家開始關注紅斑狼瘡這個疾病,盡管我們聽得不多,但實際上,紅斑狼瘡是一種全球性的健康問題。
“紅斑狼瘡”,名字中的“狼”(Lupus),源自拉丁語,早期醫學家觀察到一些患者的皮膚上出現類似狼咬傷的紅斑,因此命名。隨著醫學的發展,臨床發現該病不僅表現為皮膚紅斑,還可累及包括腎臟、神經、關節等全身多個系統,二十世紀初,威廉·奧斯勒首次正式將該病命名為 “系統性紅斑狼瘡”(Systemic Lupus Erythematosus,簡稱“SLE”)。
01 紅斑狼瘡是一種自身免疫性疾病
紅斑狼瘡是一種系統性自身免疫性疾病。一般情況下,免疫系統會保護我們不被病原體傷害,但紅斑狼瘡患者的免疫系統出現混亂,弄錯目標,轉向攻擊我們自己的身體,導致各種傷害,而首當其沖的就是皮膚、關節、血液、腎臟和大腦。這些器官和組織,在自身免疫系統的攻擊下,會發生各種炎癥和組織損害。這也是紅斑狼瘡癥狀復雜多變的原因。
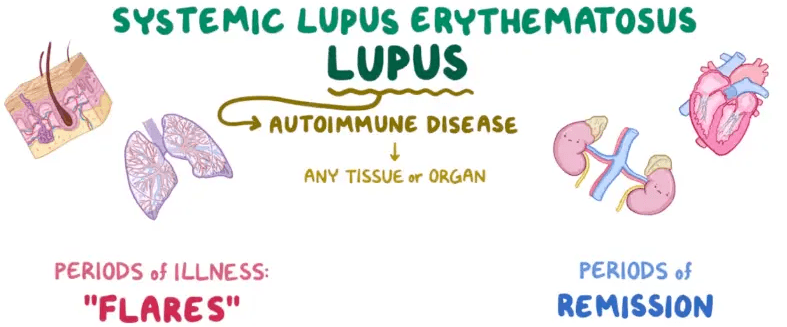
02 為什么紅斑狼瘡多發于育齡女性?
紅斑狼瘡與雌激素關系密切,雌激素增多會導致病情發生及加重,所以紅斑狼瘡多發在15~40歲育齡期女性,到目前為止,科學界對紅斑狼瘡的病因依然沒有確鑿結論,類似于癌癥一樣,從某種意義上來說,紅斑狼瘡是遺傳、激素、環境和免疫因素相作用的結果,除了基因和激素,環境因素也可能是觸發紅斑狼瘡的原因之一。比如說,太陽的紫外線、某些感染,或者服用某些藥物,都可能是讓這個病發作的外部原因。
03 紅斑狼瘡發病原理
SLE是一類以自身抗體和免疫復合物沉積導致多器官損傷為特征的系統性自身免疫性疾病,臨床表現多樣、變化多端,可誘發多系統病變,導致多臟器功能受損,致疾病終末期,甚至會威脅病患生命。
SLE發病原因極為復雜,國內外學者普遍認為,易感基因和環境因素的相互作用是SLE發病的重要因素;往細了說,外周血中T、B淋巴細胞“自我管理”混亂,是導致SLE發病的重要原因。目前,對于SLE的治療,難以精準靶向治療,易誘發感染、腫瘤等多種不良后果。
04 細胞療法為紅斑狼瘡患者帶來希望
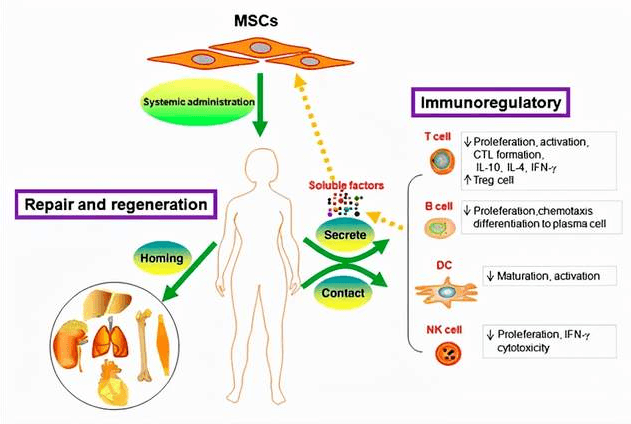
干細胞治療紅斑狼瘡
抑制包括 T、 B 淋巴細胞、自然殺傷細胞和樹突細胞在內的多種同種免疫細胞的增殖反應;
抑制免疫細胞的炎癥因子分泌;
釋放可溶性因子,參與免疫調節;
通過歸巢效應和靶向分化,定向遷移到炎癥或受損組織,對其進行損傷修復。
2022年1月在《中華風濕病學》雜志第26卷第1期上發表的《異體間充質干細胞治療系統性紅斑狼瘡專家共識》明確表示:目前全球已經有1500多例系統性紅斑狼瘡患者接受了間充質干細胞調節。

在間充質干細胞治療系統性紅斑狼瘡過程中尚未見嚴重不良事件,患者耐受良好;間充質干細胞調節大大提高了系統性紅斑狼瘡患者的療效及預后。
MSCs可以抑制紅斑狼瘡患者的自身免疫反應,調節機體的免疫狀態,從而減輕患者自身免疫應答和繼發性組織、臟器損傷,有望成為一種理想可靠的非藥物治療手段,尤其是對激素和免疫抑制劑抵抗、療效差的難治性和重癥SLE患者。
免疫細胞治療紅斑狼瘡
免疫療法是清除自身反應細胞的一種很有前途的方法,其中,由于CAR-T在其他領域已經取得的令人鼓舞的結果,因此,研究者也嘗試將CAR-T細胞用于系統性紅斑狼瘡的治療,并在臨床上取得了進展,相繼有成功案例報道。
2023年,據CDE官網公示,國內上市CAR-T免疫細胞療法瑞基奧侖賽注射液(倍諾達®)獲得臨床試驗默示許可,用于治療中重度難治性系統性紅斑狼瘡(SLE)。
2022 年 9 月,德國埃爾朗根-紐倫堡大學的研究團隊在Nature Medicine上報道了 5 例經 CD19 靶向 CAR-T 治療后病情改善的難治性系統性紅斑狼瘡患者。這些患者既往均接受過多種免疫抑制藥物治療, 在 CAR-T 輸注后長達 17 個月的隨訪中,沒有患者出現復發,且均實現了無藥物緩解。

除此以外,更多的臨床研究表明CAR-T細胞療法在系統性紅斑狼瘡的治療中具有顯著的效果。在2022年11月的《自然醫學》論文中,美國賓夕法尼亞大學報道了使用CAR-T細胞治療五名系統性紅斑狼瘡患者并得到改善的情況。
作為一種難治性免疫系統疾病,紅斑狼瘡給患者帶來了極大的生命威脅和健康的困擾。細胞科技已經幫助諸多紅斑狼瘡患者獲得了生命的延長和質量的提升,被認為在該疾病治療領域具有廣闊的前景。我們也希望隨著研究的進展,細胞治療系統性紅斑狼瘡的研究可以獲得更加突破性的進展,讓更多相關患者獲得健康的改善,幫助他們遠離病痛、延長生命。

